A Menopausa não suspende a felicidade

Dra. Fernanda Geraldes, Presidente da Secção Portuguesa de Menopausa da Sociedade Portuguesa de Ginecologia
Já ouviu falar da SGUM (Síndrome Geniturinária da Menopausa)? Se desconhece não se preocupe. Neste artigo a Dra. Fernanda Geraldes – Presidente da Secção Portuguesa de Menopausa da Sociedade Portuguesa de Ginecologia (SPG), apresenta-lhe todos os sinais e sintomas associados.
Com o avançar da idade, aparecem problemas que afetam o sexo feminino, nomeadamente a atrofia vulvovaginal e a menopausa. A partir de 2013 este conceito passou-se a designar de Síndrome Geniturinária da Menopausa (SGUM). Em que consiste a SGUM?
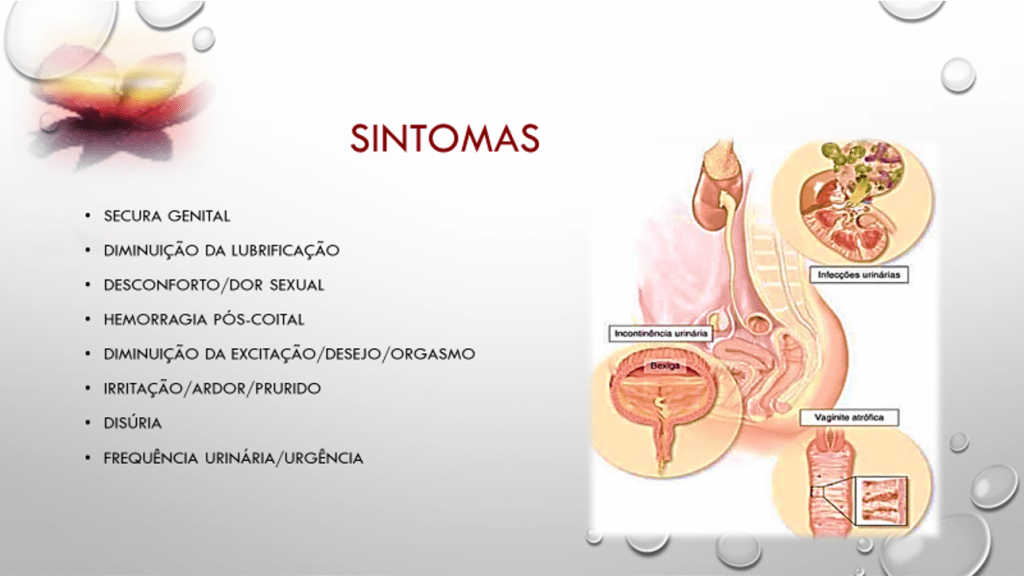
A SGUM é uma nova terminologia criada em 2013 para as alterações da vulva, vagina e aparelho urinário baixo em resposta à deficiência estrogénica que surge com a menopausa aprovada pela “International Society for the Study of Women’s Sexual Health” e pela “North American Menopause Society”em 2014. Consiste num conjunto de sinais e sintomas associados à diminuição dos estrogénios, que inclui as alterações dos pequenos e grandes lábios, clitóris, vestíbulo, intróito vaginal, vagina, uretra e bexiga. É um conceito mais abrangente que inclui para além das alterações vulvares e vaginais, as alterações do sistema urinário baixo, nomeadamente a bexiga e a uretra, por apresentarem a mesma origem embriológica. Em consequência dessas alterações, surgem sintomas como a secura vaginal com ou sem prurido vulvar, dispareunia (dor nas relações sexuais) e urgência miccional associada ou não à incontinência urinária de urgência. Sabemos que muitos dos distúrbios sexuais nesta fase se relacionam com a secura vaginal e atrofia vulvar que condicionam dor nas relações sexuais, dificuldade na obtenção do orgasmo e como consequência diminuição do desejo sexual e baixa autoestima.
De acordo com dados epidemiológicos, qual o número de mulheres portuguesas afetadas por esta realidade?
Estima-se que em 2020 mais de 50 milhões de mulheres americanas estão na menopausa (U.S. Census Bureau, 2010). Em Portugal, a percentagem de mulheres aumentou para 52,2%, sendo que a população feminina entre os 30 e 69 anos cresceu 9% e para idades superiores a 69 anos, o crescimento foi da ordem dos 26% (INE Censos 2011), estimando-se cerca de 2 milhões e meio de mulheres na menopausa.
A SGUM tem uma prevalência elevada (mais de 60 %) e em 83,1% há referência a mais de uma queixa vulvovaginal. Em 40% das mulheres a efetuar terapêutica sistémica com estrogénios mantém sintomas vulvares e vaginais e apenas cerca de 7% das mulheres com sintomas estão a ser tratadas de acordo com o estudo REVIVE (REal Women’s VIews of Treatment Options for Menopausal Vaginal ChangEs).
Há algo que se possa fazer ao nível da prevenção?
- Informação – Em primeiro lugar a mulher deve estar informada (sem dramas) sobre as alterações e os sintomas decorrentes do hipoestrogenismo característico da fase da perimenopausa e menopausa
- Pedir ajuda – Deve marcar uma consulta quer com o seu médico de família quer com o seu ginecologista e falar abertamente sobre os seus sintomas
- Estilo de vida saudável – Indispensável para melhorar a saúde em geral e também a genitourinária já que por exemplo o aumento de peso aumenta o risco de secura vaginal. A manutenção da atividade sexual é também uma medida eficaz e recomendada.
- Exercicios de Kegel – Estes exercícios para além de fortalecerem o soalho pélvico aumentam o tónus vaginal melhorando a SGUM
- Tratamento – Quando indicado deve ser iniciado precocemente antes que as alterações tróficas tenham ocorrido e deve ser sempre mantido.
Como identificar os sintomas e o que se deve fazer assim que eles apareçam?
Os sintomas mais vezes referidos são a secura vaginal, prurido vulvar, dispareunia (dor nas relações sexuais), redução do desejo sexual/dificuldade na obtenção do orgasmo e urgência miccional associada ou não à incontinência urinária de urgência.
Estes sintomas podem condicionar as atividades básicas diárias como andar, sentar e mesmo a prática de exercício físico, forte impacto na sexualidade redefinindo o papel de ser mulher e podem provocar stress emocional e diminuição da qualidade de vida que se estende ao parceiro sexual.
Tem que haver uma atitude pró-ativa quer por parte da mulher quer por parte do médico.
Por parte da mulher, logo na fase da perimenopausa aquando dos primeiros sintomas mesmo que ligeiros deve marcar uma consulta e falar com o seu médico.
Por parte do médico, este deve estar sensibilizado e criar um ambiente favorável para poder questionar sobre os sintomas vulvovaginais. Deve dar uma oportunidade para a mulher falar sobre a sua sexualidade, integrando-a num paradigma global de saúde e bem-estar e informar que existe solução para os sintomas de modo a alterar o conceito de inevitabilidade associado ao envelhecimento.
Como é feito o diagnóstico?
O diagnóstico da SGUM na maior parte das vezes é essencialmente clínico não necessitando na maioria das vezes de exames complementares de diagnóstico pelo que podemos afirmar que um médico experiente através de uma observação ginecológica cuidada faz o diagnóstico correto facilmente.
Por vezes em situações particulares e com necessidade de efetuar diagnósticos diferenciais com outras patologias vulvares pode haver necessidade de recorrer a exames mais específicos como sejam a vulvoscopia, avaliação do ph vaginal e mesmo a biópsias vulvares e vaginais.
Qual a relação da mulher portuguesa com a menopausa? Quando sentem os sintomas procuram ajuda médica?
O tema “menopausa” parece ser um tema que tem suscitado muito interesse nas mulheres em determinada faixa etária sendo que o termo “menopausa” foi dos mais pesquizados nas redes de busca de acordo com o Google trends.
Num inquérito realizado em maio de 2018 em Portugal Continental e Ilhas a mulheres entre os 45 – 60 anos, concluiu que a menopausa quando apresenta sintomas afeta negativamente a vida da mulher do ponto de vista pessoal – 80% apresentam SVM, 66% têm alterações do sono, 24% têm dor nas relações sexuais e 23% têm redução do desejo sexual. No grupo das mulheres na menopausa também referem uma menor satisfação sexual quando comparada com as mulheres que não estavam na menopausa (12,9 % para 26,3%), bem como com a perceção sobre a sua aparência/muito satisfeitas (8% para 15,3%).
A maioria das mulheres (82%) referiram desejo de recorrer ao médico quando estivessem na menopausa contra 5% que não desejavam fazê-lo.
Nesse mesmo inquérito à questão onde procura informação sobre saúde, referiram em primeiro lugar o recurso ao médico de família, em segundo lugar quase ao mesmo nível do terceiro o ginecologista e o farmacêutico, seguido da internet pelo que realça a responsabilidade de todos estes intervenientes de fornecer informações corretas e atualizadas. No que diz respeito à internet e aos meios de comunicação, é importante fornecer bons sites e artigos que informem de forma adequada devendo ser sempre pautados por elevado rigor científico e não com base em notícias bombásticas de desinformação.
Tem alguma mensagem para as mulheres quando precisam de ajuda? Quando deve uma mulher procurar uma consulta?
As mulheres devem procurar uma consulta na fase da perimenopausa e expor as suas dúvidas e inseguranças e se tiverem sintomas, referir as suas queixas de forma objetiva.
Por parte do médico deve:
- Informar e esclarecer – É importante que o médico tenha tempo para ouvir e depois informar e esclarecer explicando que a menopausa é um evento fisiológico que corresponde a uma outra fase da vida da mulher com aspetos positivos e negativos. Se necessário fazer um exercício de listagem dos problemas.
- Implementar hábitos de vida saudável – A abordagem não farmacológica tem um papel de destaque na menopausa, seguindo o princípio que nunca é tarde de mais para implementar hábitos de vida saudável como sejam a prática do exercício físico regular, evitar o consumo de álcool e tabaco e estimular hábitos alimentares corretos dando prioridade a um bom aporte de cálcio na dieta. O paradigma da prevenção em saúde tem nesta área da menopausa a aplicação perfeita.
- Quando indicado, instituir terapêutica – Personalizar a terapêutica. Está indicada para as mulheres que apresentem sintomas que interfiram na qualidade de vida e que não apresentem contraindicação devendo ser instituída tão cedo quanto possível porque é nessa fase que os sintomas são mais exuberantes comprometendo a qualidade de vida.
- Aconselhar a vigilância médica regular para aferir acerca da adesão ao tratamento ou mesmo alterá-lo, se necessário. Incentivar a mulher a aderir aos exames de rastreio preconizados nesta faixa etária. Enfatizar que a mulher na menopausa só tem “pausa” da menstruação e da fertilidade, mas não tem “pausa” para mais nenhum outro aspeto da sua vida nomeadamente no que diz respeito à sexualidade e a procura da felicidade. E para nós médicos, que os medos infundados não nos impeçam de proporcionar uma melhor qualidade de vida à mulher na menopausa que nos procura.