Entrevista a Maria José Passos: Melanoma Maligno Cutâneo

Maria José Saramago Galvão Passos
• Licenciada em Medicina pela Faculdade de Ciências Médicas de Lisboa em 1978
• Especialista de Medicina Interna (1988)
• Especialista de Oncologia Médica (1997)
Posição Atual:
• Assistente Graduada de Oncologia • Médica desde 2003-IPO de Lisboa, com diferenciação em c, mama e cancro cutâneo, com destaque para o melanoma.
• Fundadora do Intergrupo Português de Melanoma (IPM) desde 2012 e atual Presidente desta sociedade (reeleita em outubro/2018).
• Autora e Coordenadora do 1º livro técnico português sobre melanoma intitulado “Melanoma 2013” publicado em 2014
• Investigadora Principal em > de 20 ensaios clínicos internacionais multicêntricos em melanoma e cancro da mama – IPO de Lisboa
• Membro Ativo da Sociedade Portuguesa de Oncologia
• Membro Ativo do Grupo Europeu de Melanoma da EORTC
• Membro Ativo da ASCO (Sociedade Americana de Oncologia)
Antes de mais, importa contextualizar a doença que aqui nos traz. O que é um Melanoma?
O Melanoma cutâneo é o tumor maligno dos melanócitos que são as células responsáveis pela pigmentação da pele. Este tumor representa 5 a 10% das neoplasias malignas cutâneas, mas apesar da sua baixa frequência relativa é o tumor que mais contribui para a mortalidade por cancro cutâneo (75-90% das mortes).
Atualmente, em Portugal diagnosticam-se cerca de 1.000 novos casos de melanoma por ano e a sua incidência situa-se entre os 10 casos/100.000 habitantes, semelhante à verificada nos países do sul da Europa, como Espanha e Itália. Pode atingir qualquer grupo etário e é relativamente frequente em adultos jovens (<30 anos) e raro na infância. O risco de desenvolver melanoma é sobreponível nos dois sexos, com diferenças consoante os países. Aparece com mais frequência nos indivíduos de raça caucasiana, mas pode surgir nos negros.
Podemos associar o aparecimento do Melanoma a algum grupo de risco?
Os principais fatores de risco estão bem estabelecidos. As pessoas de pele clara, sardentas, ruivas ou louras (fototipos I e II), de olhos claros, nevos atípicos, com história de exposição solar intensa e intermitente (escaldões), sobretudo na infância, têm maior risco de desenvolver melanoma. Salienta-se ainda a importância dos antecedentes pessoais e familiares de melanoma e a imunossupressão que representa também um fator de risco para o desenvolvimento de melanoma.
Ao nível da prevenção, como poderemos agir para evitar Melanoma? Tendo em conta que o número de casos de Melanoma continua a aumentar, o que se pode fazer no sentido de sensibilizar a sociedade para a importância da prevenção e das consequências de um Melanoma?
Apesar dos avanços terapêuticos, da última década, a prevenção e o diagnóstico precoce continuam a ser as melhores armas para combater o melanoma. Como é evidente o melhor é evitar o aparecimento da doença e se isso não for possível diagnosticá-la nos estádios iniciais. Para se compreender melhor a influência do diagnóstico precoce no prognóstico sabemos que a taxa de sobrevivência ao fim de 5 anos é de 95% para o estádio I, com espessura inferior ou igual a 1mm, mas cai para 62% quando há envolvimento ganglionar regional, e para 20% nos tumores em estádio IV, o que é elucidativo.
O melanoma é o cancro com maior aumento de incidência entre os caucasianos, com um aumento de incidência anual de 3 a 7% nos EUA e com uma duplicação das taxas de incidência e mortalidade a cada 10-20 anos.
A incidência de Melanoma continua a aumentar em todo o mundo, sobretudo nos EUA, Austrália e Norte da Europa. As causas deste aumento devem-se a vários fatores: genéticos, ambientais e estão sobretudo relacionadas com comportamentos de risco que devem ser evitados. Destaco a exposição solar excessiva, crónica ou intermitente (“escaldões”) entre as 12-16h, altura em que a radiação ultravioleta é mais perigosa; desaconselho ida aos solários e exposição solar intensa durante a infância.
Desde há muitos anos que os nossos dermatologistas desenvolvem um excelente trabalho na área da prevenção e diagnóstico precoce, mas infelizmente ainda nos aparecem muitos casos de melanoma diagnosticados em fase avançada e negligenciados durante anos.
É preciso continuar a trabalhar no sentido de desenvolver novas estratégias de prevenção e, acima de tudo, investir na educação/formação em melanoma, da sociedade civil e dos profissionais de saúde, com destaque para os clínicos gerais.
O Melanoma é uma patologia com cura? Quais as terapêuticas disponíveis e como tem sido o avanço da medicina e da tecnologia no combate a esta doença?
O melanoma maligno cutâneo, quando diagnosticado nos estádios iniciais cura-se em 95% dos casos, apenas com cirurgia, removendo o tumor primário com margem adequada.
Ultrapassada a fase cirúrgica (estádios III e IV) o prognóstico não é tão favorável, embora se registem avanços significativos no tratamento médico do melanoma avançado, com a utilização das terapêuticas dirigidas nos melanomas com mutação BRAF e com a imunoterapia nos não mutados e casos selecionados de melanoma BRAF+.
Atualmente decorrem ensaios clínicos promissores, com os mesmos agentes que se usam para tratar o melanoma avançado, mas agora no tratamento dos melanomas de alto risco (Estádios III). Estou confiante de que num futuro próximo estes tratamentos possam chegar à prática clínica, impedindo ou atrasando o aparecimento de metastização a distância e aumentando a sobrevivência destes doentes.
No que diz respeito à investigação, Portugal tem vindo a apostar no desenvolvimento de soluções inovadoras e menos invasivas para o tratamento de patologias de cancro, nomeadamente da pele. No que diz respeito ao Melanoma, como tem sido esta evolução e a aplicação? Quais os tratamentos disponíveis para estes doentes?
A partir de 2011 começaram a surgir novos fármacos, com diferentes mecanismos de ação, que demonstraram pela 1ª vez um aumento da sobrevivência global, em doentes com melanoma avançado. Foi o caso das terapêuticas dirigidas para os doentes com mutação BRAF e da imunoterapia (inibidores de checkpoint CTLA-4 e PD1.) Ao contrário da quimioterapia antineoplásica, a imunoterapia atua sobre o hospedeiro e não diretamente sobre o tumor, modulando as respostas imunológicas do organismo, de modo a que este consiga lutar de forma eficaz e duradoura contra o melanoma. O mecanismo de ação dos diferentes agentes imunológicos condiciona as respostas clínicas e os efeitos secundários que são de causa auto-imune. Estes são geralmente controláveis, quando reconhecidos e tratados precocemente com corticoides. Outra modalidade terapêutica importante no tratamento do melanoma avançado inclui os inibidores BRAF e MEK nos doentes que têm mutações nesta via reguladora do ciclo celular. A Imunoterapia e as terapêuticas alvo no tratamento do melanoma avançado levaram a um aumento de sobrevivência global e a respostas duradouras, transformando muitas vezes uma doença agressiva em doença crónica com poucos sintomas. Atualmente em Portugal tratamos os nossos doentes com estes novos agentes (inibidores BRAF+ inibidores MEK e imunoterapia) e participamos em vários ensaios clínicos multicêntricos internacionais em melanoma avançado. O tratamento do melanoma continua a ser um desafio, mas o futuro deve ser encarado com otimismo, pois entrámos numa nova era no tratamento desta doença. Todos os doentes com melanoma avançado devem ser encorajados a participar em ensaios clínicos com novos fármacos!
Temos pela frente enormes desafios, mas a revolução continua e veio para ficar…
Estamos às portas de mais uma época balnear. Que conselhos gostaria de deixar aos nossos leitores?
Todas as pessoas devem conhecer os primeiros “sinais de alarme” que podem levar ao diagnóstico de melanoma e que consistem na alteração das dimensões, forma, cor, de um nevo ou “sinal” já 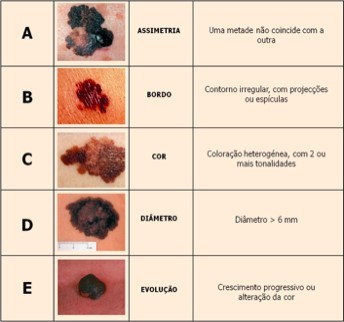 existente. O Melanoma pode aparecer em qualquer localização do corpo, mesmo em áreas não expostas ao sol, como as palmas das mãos e plantas dos pés.
existente. O Melanoma pode aparecer em qualquer localização do corpo, mesmo em áreas não expostas ao sol, como as palmas das mãos e plantas dos pés.
Em geral existem diferenças morfológicas que nos podem ajudar a distinguir as lesões suspeitas de melanoma (Ver critérios abaixo ABCDE)
Assimetria
Bordo irregular
Coloração castanha escura ou negra sobre um nevo atípico sugere a sua transformação em melanoma
Diâmetro > 6mm pode corresponder a malignidade, pelo que estas lesões devem ser excisadas e analisadas.
Evolução – o “sinal “suspeito aumenta de tamanho, altera a sua forma e muda de cor, ou aspeto, ou cresce numa área de pele, antes normal.
O aparecimento de prurido (comichão), hemorragia, ulceração sobre uma lesão pré-existente pode ser suspeito de lesão maligna.
As pessoas de pele e olhos claros, louras ou ruivas, com múltiplos nevos atípicos devem ser regularmente observadas em consulta de Dermatologia, devendo ser fotografadas todas as lesões. Em certos casos, alguns destes nevos alteram a sua morfologia e devem ser retirados.
É fundamental que os doentes estejam alertados para a importância de vigiar as alterações morfológicas dos nevos e o aparecimento de novas lesões cutâneas, consultando periodicamente o seu médico.
Devem evitar todos os comportamentos de risco que falámos e seguir os CONSELHOS DA LIGA PORTUGUESA CONTRA O CANCRO (imagem abaixo)
É importante usar óculos escuros, protetor solar >30, uma camisa de preferência não branca, chapéu de pala com proteção das orelhas. Estes cuidados devem ser redobrados com as crianças, pois são mais sensíveis à exposição solar.
Não esquecer que o melanoma pode curar-se sem sequelas na maioria dos casos, se diagnosticado precocemente; pelo contrário quando o diagnóstico é tardio, torna-se agressivo e pode ser fatal, podendo atingir qualquer órgão.
Em Portugal continuam a morrer cerca 20 doentes por mês com melanoma cutâneo maligno!
Dia do Euromelanoma 2019 – 15 de maio
No próximo dia 15 de maio assinala-se o Dia do Euromelanoma / Dia dos Cancros da Pele.
Para lembrar a importância desta problemática, serão realizados rastreios gratuitos em diversas unidades de saúde um pouco por todo o país.
CONSELHOS DA LIGA PORTUGUESA CONTRA O CANCRO
• Evite a exposição solar excessiva e as queimaduras solares, sobretudo nas crianças: os escaldões sofridos na infância aumentam o risco de cancro na idade adulta.
• Evite o sol entre o meio-dia e as quatro horas da tarde.
• Proteja sempre a pele com filtros de índice alto e largo espectro (anti UVA e UVB) e defenda-se usando t-shirt, chapéu e óculos escuros.
• Consulte imediatamente um médico se notar algum sinal suspeito ou uma ferida que não cicatriza.
• Sinais de alerta: se tiver dúvidas em relação a um sinal, lembre-se do ABCD: Assimetria, Bordo irregular, Cor não uniforme e Diâmetro (superior a 5 mm).